Портальна гіпертензія є ключовим патофізіологічним механізмом цирозу печінки та визначає розвиток його найтяжчих ускладнень: асциту, кровотечі з варикозно розширених вен стравоходу та шлунка, печінкової енцефалопатії та синдрому гострої печінкової недостатності на тлі хронічного ураження печінки. Консенсус Baveno VII є логічним продовженням попередніх зустрічей Baveno та зосереджений на персоналізованому підході до ведення портальної гіпертензії, з урахуванням сучасних інвазивних і неінвазивних методів оцінки, стратифікації ризиків та терапевтичних стратегій.
Центральним поняттям є поділ пацієнтів із компенсованим перебігом на підгрупи залежно від наявності або відсутності клінічно значущої портальної гіпертензії (CSPH), що має вирішальне прогностичне та терапевтичне значення.
Градієнт тиску в печінкових венах (HVPG) як «золотий стандарт»
Методологія вимірювання HVPG
Градієнт тиску в печінкових венах (HVPG) залишається еталонним методом кількісної оцінки портальної гіпертензії, зокрема при синусоїдальному компоненті захворювання. Для вимірювання перевага надається балонному оклюзійному катетеру з енд-отвором, що дозволяє зменшити випадкову похибку при оцінці заклиненого тиску в печінковій вені (WHVP). Під час інфляції балона рекомендоване введення невеликого об’єму контрасту для підтвердження повної оклюзії та виключення наявності венозних колатералей між печінковими венами. Наявність венозно-венозних шунтів може призводити до заниження WHVP і обов’язково фіксується в протоколі. Глибока седація може спотворювати результати, тому допускається лише легка седація низькими дозами мідазоламу. Реєстрація тиску повинна проводитися у вигляді повільних і постійних кривих, оскільки цифрові миттєві показники недостатньо точні. Для забезпечення стабільності WHVP необхідно здійснювати запис протягом щонайменше однієї хвилини з оцінкою стабільності в останні 20–30 секунд у триразовому повторі. Стандартним підходом є визначення різниці між WHVP та вільним тиском у печінковій вені, а не між WHVP і тиском у правому передсерді.
Діагностичні пороги
- HVPG >5 мм рт. ст. відповідає наявності синусоїдальної портальної гіпертензії.
- CSPH визначається як HVPG ≥10 мм рт. ст.
- При первинному біліарному холангіті можливий пресинусоїдальний компонент, через що HVPG може недооцінювати тяжкість портальної гіпертензії.
- При NASH-асоційованому цирозі клінічні прояви портальної гіпертензії можуть виникати навіть при HVPG <10 мм рт. ст.
HVPG у клінічних дослідженнях і хірургічних ризиках
HVPG є рекомендованим сурогатним кінцевим пунктом у дослідженнях фази II.
CSPH асоціюється з підвищеною смертністю після резекції печінки та непечінкової абдомінальної хірургії
Неінвазивні методи оцінки cACLD та портальної гіпертензії
Концепція cACLD
Компенсоване прогресуюче хронічне захворювання печінки (cACLD) відображає безперервний спектр від вираженого фіброзу до цирозу, що ідентифікується переважно за допомогою неінвазивних тестів.
Порогові значення жорсткості печінки (LSM, transient elastography)
- <10 кПа: cACLD виключено
- 10–15 кПа: ймовірне cACLD
- 15 кПа: висока ймовірність cACLD
Ризик декомпенсації зростає ступінчасто за правилом 5: 10–15–20–25 кПа.
Діагностика CSPH без HVPG
- LSM <15 кПа + тромбоцити >150×10⁹/л: CSPH виключено
- LSM ≥25 кПа (при вірусному, алкогольному ураженні та не-ожирінні NASH): CSPH практично підтверджено
- Для проміжних значень застосовуються моделі ANTICIPATE та ANTICIPATE-NASH
Селезінкова еластографія
- Жорсткість селезінки <21 кПа: виключення CSPH
- 50 кПа: підтвердження CSPH (переважно при вірусних ураженнях)
Ведення після усунення етіологічного чинника
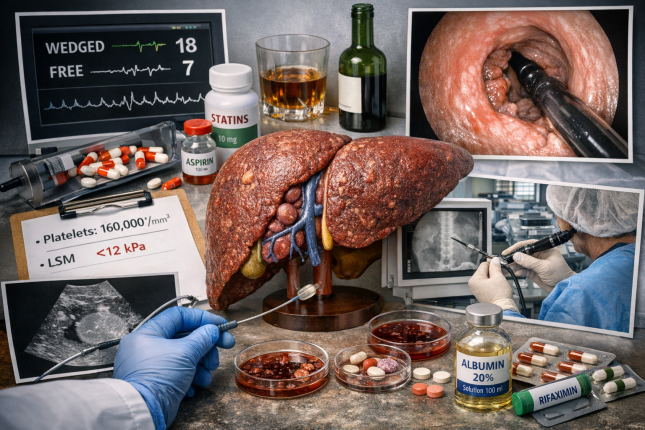
Ведення пацієнтів після усунення етіологічного чинника полягає у стабілізації стану печінки та зниженні портальної гіпертензії. Елімінація причини, така як досягнення стійкого вірусологічного відповіді (SVR) при HCV, тривала вірусна супресія при HBV або довготривале утримання від алкоголю, призводить до зниження HVPG та значного зменшення ризику декомпенсації. У пацієнтів без клінічно значущої портальної гіпертензії (CSPH), з LSM <12 кПа та кількістю тромбоцитів >150×10⁹/л, можливо припинення спостереження за портальною гіпертензією, проте це не стосується контролю за гепатоцелюлярною карциномою (ГЦК).
Неетіологічна терапія
Неетіологічна терапія включає застосування препаратів, які не впливають на причину захворювання, але можуть модифікувати перебіг цирозу та портальної гіпертензії. Статини дозволені за наявності відповідних показів і можуть знижувати портальний тиск. Аспірин не є протипоказаним і може зменшувати ризик розвитку гепатоцелюлярної карциноми. Альбумін застосовується при спонтанному бактеріальному перитоніті (SBP), гострій нирковій недостатності (AKI), великооб’ємному парацентезі та синдромі гепаторенальної недостатності (HRS-AKI). Рифаксимін рекомендований лише для вторинної профілактики печінкової енцефалопатії. Антикоагулянти не протипоказані при наявності відповідних показань, за винятком пацієнтів з цирозом Child-Pugh C у випадку застосування прямих оральних антикоагулянтів (DOAC).
Профілактика першої декомпенсації
Клінічно значуща портальна гіпертензія (CSPH) є ключовим чинником ризику розвитку декомпенсації у пацієнтів із компенсованим цирозом. Для зниження цього ризику рекомендоване застосування неселективних бета-блокаторів, переважно карведилолу, оскільки він демонструє ефективність у зниженні HVPG та профілактиці ускладнень. У пацієнтів, які вже отримують NSBB з профілактичною метою, проведення скринінгової ендоскопії не є обов’язковим, оскільки результати ендоскопії не змінюють ведення таких пацієнтів.
Гостра варикозна кровотеча
При гострій варикозній кровотечі ключовими принципами ведення пацієнта є застосування рестриктивної трансфузійної стратегії з підтримкою гемоглобіну на рівні 7–8 г/дл, ранній початок вазоактивної терапії та обов’язкова антибіотикопрофілактика для запобігання інфекційним ускладненням. У пацієнтів високого ризику показане проведення преемптивного TIPS. Корекція коагулопатії в цих умовах не є пріоритетною і не повинна затримувати життєво важливе втручання.
Подальша декомпенсація та рекомпенсація
Подальша декомпенсація та рекомпенсація є ключовими аспектами прогнозу пацієнтів із цирозом. Рекомпенсація можлива лише за умов усунення етіологічного чинника захворювання, відсутності асциту, печінкової енцефалопатії або кровотеч протягом щонайменше 12 місяців, а також стабільного покращення синтетичної функції печінки. Важливо зазначити, що клінічна рекомпенсація не обов’язково супроводжується нормалізацією портального тиску, і клінічно значуща портальна гіпертензія (CSPH) може зберігатися навіть у пацієнтів із рекомпенсованим станом.
Тромбози вен портальної системи
Тромбози вен портальної системи потребують ретельної діагностики та планового ведення. Обов’язковим є пошук мієлопроліферативних захворювань, які можуть бути причиною тромбозу, а також стандартизований опис локалізації та поширеності тромбозу. У пацієнтів із синдромом Бадда–Кіарі рекомендується покроковий підхід: початок із антикоагулянтної терапії, за необхідності проведення ендоваскулярних втручань, подальше застосування TIPS і, при резистентності до консервативного та ендоваскулярного лікування, розгляд трансплантації печінки.
Висновок
Baveno VII закріплює перехід від суто інвазивної оцінки портальної гіпертензії до широкого використання валідованих неінвазивних стратегій, з чіткою стратифікацією ризиків і персоналізованим підходом до лікування та профілактики ускладнень.
Категорії
Позначки
Вас також може зацікавити
-
-
04.06.2026
-
-
03.06.2026
-
-
02.06.2026