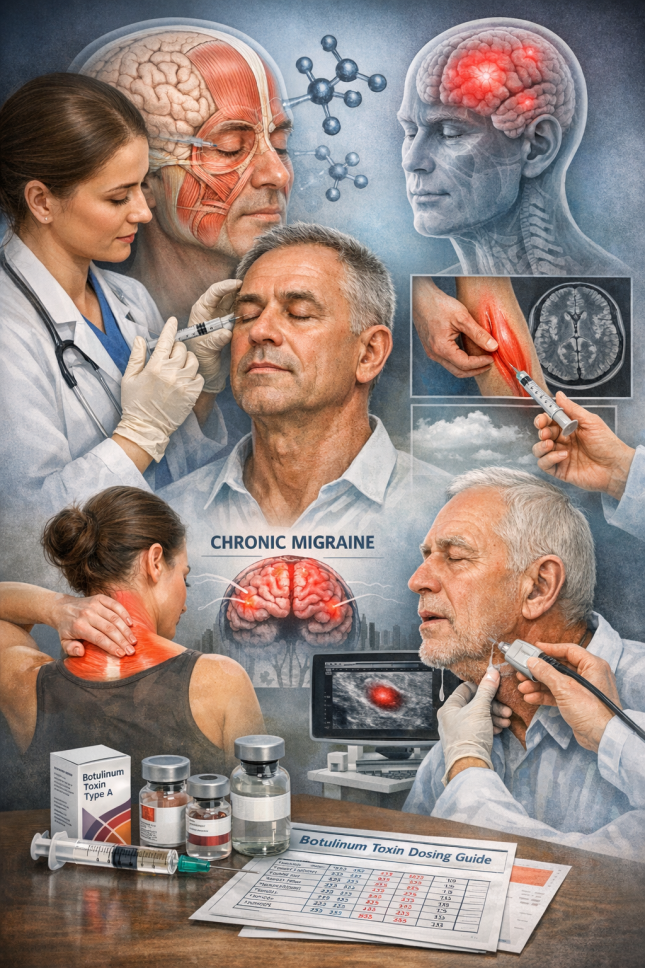
Вступ
Ботулінічний токсин типу А вже понад три десятиліття займає ключове місце в неврології як ефективний та відносно безпечний метод лікування низки рухових, больових і вегетативних розладів. Починаючи з терапії блефароспазму та геміспазму обличчя, ботулінотерапія поступово розширила спектр показань, включивши фокальні дистонії, спастичність, хронічну мігрень, міофасціальні больові синдроми та сіалорею при неврологічних захворюваннях.
Попри широку доказову базу, клінічний результат ботулінотерапії значною мірою залежить від правильного відбору пацієнтів, точності діагнозу, вибору м’язів-мішеней, дозування та техніки введення. Саме ці аспекти найчастіше визначають ефективність лікування або стають причиною терапевтичних невдач.
Механізм дії ботулінічного токсину в неврології
Ботулінічний токсин типу А діє шляхом блокади вивільнення ацетилхоліну в пресинаптичному закінченні нервово-м’язового синапсу. Це призводить до тимчасової хемоденервації м’яза з подальшим зменшенням його патологічної активності.
Окрім впливу на моторні закінчення, ботулотоксин має й немоторні ефекти:
- зменшення периферичної сенситизації;
- зниження вивільнення субстанції P, глутамату та CGRP;
- вплив на центральні механізми болю через зменшення аферентної імпульсації.
Саме цими механізмами пояснюється ефективність ботулінотерапії при хронічній мігрені та міофасціальних больових синдромах.
Основні показання в неврологічній практиці
Геміспазм обличчя та блефароспазм
Ботулінотерапія є методом вибору при лікуванні первинного блефароспазму та геміспазму обличчя. Висока ефективність (понад 85–90 %) підтверджена численними клінічними дослідженнями.
Ключові клінічні моменти:
- точна ідентифікація уражених м’язів;
- уникнення дифузії токсину в м’язи-антагоністи;
- індивідуальний підбір доз для запобігання птозу та асиметрії обличчя.
Локальні м’язові спазми та гіперактивація окремих м’язів
До цієї групи належать фокальні дистонії, посттравматичні м’язові спазми, патологічна активація окремих м’язів після інсульту або при дегенеративних захворюваннях нервової системи.
Успіх терапії залежить від:
- чіткого розмежування спастичності та дистонії;
- використання пальпаторної, ультразвукової або ЕМГ-навігації;
- адекватного дозування з урахуванням об’єму та функції м’яза.
Міофасціальний больовий синдром
Ботулінотерапія застосовується у пацієнтів з рефрактерним міофасціальним болем, особливо при залученні глибоких або важкодоступних м’язів.
Важливо розуміти, що ботулотоксин не є методом першої лінії, а використовується після неефективності стандартних немедикаментозних і фармакологічних підходів. Найкращі результати досягаються при поєднанні ін’єкцій з реабілітаційними програмами.
Хронічна мігрень
Хронічна мігрень є одним із ключових і найбільш доказових показань для ботулінотерапії в неврології. Метод схвалений міжнародними рекомендаціями та базується на протоколі PREEMPT.
Клінічні принципи:
- підтвердження діагнозу хронічної мігрені;
- дотримання фіксованих точок та доз;
- оцінка ефекту не раніше ніж через 2–3 цикли лікування.
Невдачі терапії найчастіше пов’язані з неправильною діагностикою або порушенням техніки введення.
Сіалорея та орофаціальні дисфункції
Ботулотоксин ефективний при лікуванні сіалореї у пацієнтів з хворобою Паркінсона, БАС, ДЦП та іншими неврологічними захворюваннями. Ін’єкції у привушні та підщелепні слинні залози дозволяють значно зменшити слиновиділення та покращити якість життя.
Обов’язковим є ультразвуковий контроль для мінімізації ризиків дисфагії.
Клінічні «пастки» та причини неефективності
Найпоширеніші причини невдалого лікування:
- помилковий клінічний діагноз;
- неправильний вибір м’язів-мішеней;
- недостатня доза або надмірна дифузія препарату;
- відсутність адекватного інтервалу між ін’єкціями;
- формування нейтралізуючих антитіл (рідко, але можливо при частих ін’єкціях високих доз).
Перед кожною процедурою необхідна повторна клінічна оцінка пацієнта, а не механічне відтворення попередньої схеми.
Безпека та протипоказання
Ботулінотерапія загалом має високий профіль безпеки. Абсолютними протипоказаннями є:
- генералізовані нервово-м’язові захворювання (міастенія, синдром Ламберта–Ітона);
- активні інфекційні процеси в зоні ін’єкцій;
- відома гіперчутливість до компонентів препарату.
Особливої обережності потребують пацієнти з порушенням ковтання та дихання.
Комбінування з іншими методами лікування
Максимальний клінічний ефект досягається при інтегрованому підході, що включає:
- медикаментозну терапію;
- фізичну реабілітацію;
- когнітивно-поведінкові стратегії при хронічному болю;
- регулярний моніторинг функціонального стану.
Висновки
Ботулінотерапія є потужним інструментом у руках невролога за умови глибокого розуміння механізмів дії, показань і технічних нюансів процедури. Її ефективність визначається не лише препаратом, а передусім клінічним мисленням лікаря, якістю діагностики та індивідуалізованим підходом до кожного пацієнта.
Правильне застосування ботулотоксину дозволяє не лише зменшити симптоми, а й суттєво покращити функціональний статус і якість життя пацієнтів із неврологічними захворюваннями.
Категорії
Позначки
Вас також може зацікавити
-
-
20.03.2026
-
-
19.03.2026
-
-
18.03.2026